臨床指標データ
日本病院会QIプロジェクト
QI(Quality Indicator)とは、“医療の質の目安となる指標”です。
川崎幸病院は、日本病院会QIプロジェクト に参加しています。
日本病院会QIプロジェクトは、各々の病院が測定した患者満足度や死亡退院患者率などの自院のデータを経時的に公表しながら、向上のためのあらゆる努力をし、結果として医療の質を改善することを目的とした事業です。
自院でQIの数値を時系列的に追いながら、取り組み(科ごと、医師ごと、病棟ごとのパフォーマンス)を数値で可視化(見える化)することが改善の原動力になります。
臨床指標データ
- 患者満足度(外来患者)満足
- 患者満足度(入院患者)満足
- 入院患者の転倒・転落発生率
- 入院患者の転倒・転落による損傷発生率(損傷レベル2以上)
- 入院患者の転倒・転落による損傷発生率(損傷レベル4以上)
- 新規圧迫創傷(褥瘡)発生率
- 新規医療関連機器圧迫創傷(MDRPI)発生率
- 持ち込み圧迫創傷(褥瘡)率
- 救急車・ホットラインの応需率
- 特定術式における手術開始1時間以内の予防的抗菌薬投与率
- 特定術式における術後24時間*以内の予防的抗菌薬投与停止率
患者満足度(外来患者)満足

計算方法
| 分子 | 「この病院について総合的に満足している」と回答した外来患者数 |
|---|---|
| 分母 | 患者満足度調査に回答した外来患者数(未記入患者を除く) |
指標の説明・定義
受けた治療の結果、安全な治療に対する患者の満足度をみることは、医療の質を測るうえで直接的な評価指標の重要な一つです。
当院の患者満足度調査において「総合的な印象」という設問に対し、5段階評価(とても満足、満足、普通、不満足、かなり不満足)中、上位2つの評価に該当する回答をした外来患者数。
なお、日本病院会の指標の5段階評価は(満足、やや満足、どちらでもない、やや不満、不満)となります。
※2024年度の調査は、中止としております。
指標の種類・値の解釈
アウトカム
より高い値が望ましい
患者満足度(入院患者)満足

計算方法
| 分子 | 「この病院について総合的に満足している」と回答した入院患者数 |
|---|---|
| 分母 | 患者満足度調査に回答した入院患者数(未記入患者を除く) |
指標の説明・定義
受けた治療の結果、入院期間、安全な治療に対する患者の満足度をみることは、医療の質を測るうえで直接的な評価指標の重要な一つです。
当院の患者満足度調査において「総合的な印象」という設問に対し、5段階評価(とても満足、満足、普通、不満足、かなり不満足)中、上位2つの評価に該当する回答をした入院患者数。
なお、日本病院会の指標の5段階評価は(満足、やや満足、どちらでもない、やや不満、不満)となります。
※2024年度の調査は、中止としております。
指標の種類・値の解釈
アウトカム
より高い値が望ましい
入院患者の転倒・転落発生率

計算方法
| 分子 | 入院中の患者に発生した転倒・転落件数 |
|---|---|
| 分母 | 入院患者延べ数 |
指標の説明・定義
入院中の患者の転倒やベッドからの転落は少なくありません。原因としては、入院という環境の変化によるものや疾患そのもの、治療・手術などによる身体的なものなどさまざまなものがあります。
転倒・転落の指標としては、転倒・転落によって患者に傷害が発生した損傷発生率と、患者への傷害に至らなかった転倒・転落事例の発生率との両者を指標とすることに意味があります。
転倒・転落による傷害発生事例の件数は少なくても、それより多く発生している傷害に至らなかった事例もあわせて報告して発生件数を追跡するとともに、それらの事例を分析することで、より転倒・転落発生要因を特定しやすくなります。
こうした事例分析から導かれた予防策を実施して転倒・転落発生リスクを低減していく取り組みが、転倒による傷害予防につながります。
転倒・転落の損傷レベルについてはThe Joint Commission の定義を使用しています。
指標の種類・値の解釈
アウトカム
より低い値が望ましい
損傷レベル
| レベル | 説明 | |
|---|---|---|
| 1 | なし | 患者さんに損傷はなかった |
| 2 | 軽度 | 包帯、氷、創傷洗浄、四肢の拳上、局所薬が必要となった。またはあざ・擦り傷を招いた |
| 3 | 中軽度 | 縫合、ステリー・皮膚接着剤、副子が必要となった。または筋肉・関節の挫傷を招いた |
| 4 | 重度 | 手術、ギプス、牽引、骨折を招いた・必要となった。または神経損傷・身体内部の損傷の診察が必要となった |
| 5 | 死亡 | 転倒による損傷の結果、患者さんが死亡した |
| 6 | UTD | 記録からは判定不可能 |
入院患者の転倒・転落による損傷発生率(損傷レベル2以上)

計算方法
| 分子 | 入院中の患者に発生した損傷レベル 2 以上の転倒・転落件数 |
|---|---|
| 分母 | 入院患者延べ数 |
指標の説明・定義
入院中の患者の転倒やベッドからの転落は少なくありません。原因としては、入院という環境の変化によるものや疾患そのもの、治療・手術などによる身体的なものなどさまざまなものがあります。
転倒・転落の指標としては、転倒・転落によって患者に傷害が発生した損傷発生率と、患者への傷害に至らなかった転倒・転落事例の発生率との両者を指標とすることに意味があります。
転倒・転落による傷害発生事例の件数は少なくても、それより多く発生している傷害に至らなかった事例もあわせて報告して発生件数を追跡するとともに、それらの事例を分析することで、より転倒・転落発生要因を特定しやすくなります。
こうした事例分析から導かれた予防策を実施して転倒・転落発生リスクを低減していく取り組みが、転倒による傷害予防につながります。
転倒・転落の損傷レベルについてはThe Joint Commission の定義を使用しています。
指標の種類・値の解釈
アウトカム
より低い値が望ましい
損傷レベル
| レベル | 説明 | |
|---|---|---|
| 1 | なし | 患者さんに損傷はなかった |
| 2 | 軽度 | 包帯、氷、創傷洗浄、四肢の拳上、局所薬が必要となった。またはあざ・擦り傷を招いた |
| 3 | 中軽度 | 縫合、ステリー・皮膚接着剤、副子が必要となった。または筋肉・関節の挫傷を招いた |
| 4 | 重度 | 手術、ギプス、牽引、骨折を招いた・必要となった。または神経損傷・身体内部の損傷の診察が必要となった |
| 5 | 死亡 | 転倒による損傷の結果、患者さんが死亡した |
| 6 | UTD | 記録からは判定不可能 |
入院患者の転倒・転落による損傷発生率(損傷レベル4以上)

計算方法
| 分子 | 入院中の患者に発生した損傷レベル 4 以上の転倒・転落件数 |
|---|---|
| 分母 | 入院患者延べ数 |
指標の説明・定義
入院中の患者の転倒やベッドからの転落は少なくありません。原因としては、入院という環境の変化によるものや疾患そのもの、治療・手術などによる身体的なものなどさまざまなものがあります。
転倒・転落の指標としては、転倒・転落によって患者に傷害が発生した損傷発生率と、患者への傷害に至らなかった転倒・転落事例の発生率との両者を指標とすることに意味があります。
転倒・転落による傷害発生事例の件数は少なくても、それより多く発生している傷害に至らなかった事例もあわせて報告して発生件数を追跡するとともに、それらの事例を分析することで、より転倒・転落発生要因を特定しやすくなります。
こうした事例分析から導かれた予防策を実施して転倒・転落発生リスクを低減していく取り組みが、転倒による傷害予防につながります。
転倒・転落の損傷レベルについてはThe Joint Commission の定義を使用しています。
指標の種類・値の解釈
アウトカム
より低い値が望ましい
損傷レベル
| レベル | 説明 | |
|---|---|---|
| 1 | なし | 患者さんに損傷はなかった |
| 2 | 軽度 | 包帯、氷、創傷洗浄、四肢の拳上、局所薬が必要となった。またはあざ・擦り傷を招いた |
| 3 | 中軽度 | 縫合、ステリー・皮膚接着剤、副子が必要となった。または筋肉・関節の挫傷を招いた |
| 4 | 重度 | 手術、ギプス、牽引、骨折を招いた・必要となった。または神経損傷・身体内部の損傷の診察が必要となった |
| 5 | 死亡 | 転倒による損傷の結果、患者さんが死亡した |
| 6 | UTD | 記録からは判定不可能 |
新規圧迫創傷(褥瘡)発生率

計算方法
| 分子 | 調査期間中にd2(真皮までの損傷)以上の院内新規圧迫創傷発生患者数 |
|---|---|
| 分母 | 調査期間初日(0時時点)の入院患者数+調査期間に新たに入院した患者数 |
指標の説明・定義
褥瘡は、看護ケアの質評価の重要な指標の1つとなっています。褥瘡は患者のQOL の低下をきたすとともに、感染を引き起こすなど治癒が長期に及ぶことによって、結果的に在院日数の長期化や医療費の増大にもつながります。
そのため、褥瘡予防対策は、提供する医療の重要な項目の1 つにとらえられ、1998 年からは診療報酬にも反映されています。
深さがd2以上に至ったものを褥瘡発生と捉えています。
※2023年度より測定を開始
指標の種類・値の解釈
アウトカム
より低い値が望ましい
Depth(深さ)
| レベル | 内容 |
|---|---|
| d0 | 皮膚損傷・発赤なし |
| d1 | 持続する発赤 |
| d2 | 真皮までの損傷 |
| D3 | 皮下組織までの損傷 |
| D4 | 皮下組織をこえる損傷 |
| D5 | 関節腔、体腔に至る損傷 |
| DTI | 深部損傷褥瘡(DTI)疑い |
| U | 壊死組織で覆われ深さの判定が不能 |
新規医療関連機器圧迫創傷(MDRPI)発生率
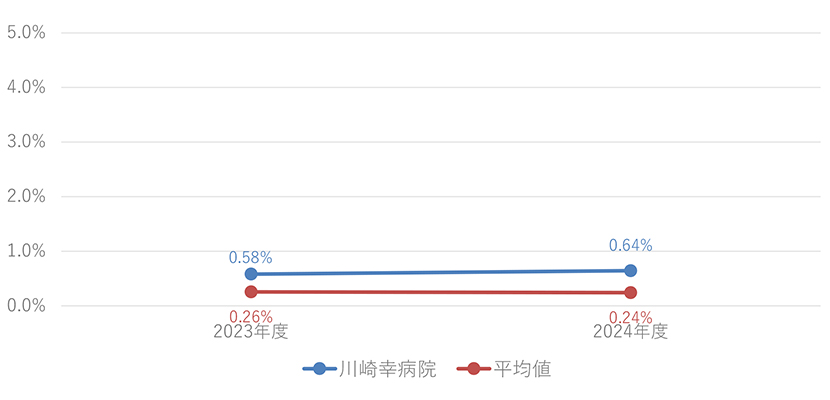
計算方法
| 分子 | 調査月の新規医療関連機器圧迫創傷(Medical Device Related Pressure Injury : MDRPI)発生患者数 |
|---|---|
| 分母 | 調査期間初日(0時時点)の入院患者数+調査期間に新たに入院した患者数 |
指標の説明・定義
褥瘡は、看護ケアの質評価の重要な指標の1つとなっています。褥瘡は患者のQOL の低下をきたすとともに、感染を引き起こすなど治癒が長期に及ぶことによって、結果的に在院日数の長期化や医療費の増大にもつながります。
そのため、褥瘡予防対策は、提供する医療の重要な項目の1 つにとらえられ、1998 年からは診療報酬にも反映されています。
深さがd2以上に至ったものを褥瘡発生と捉えています。
※2023年度より測定を開始
指標の種類・値の解釈
アウトカム
より低い値が望ましい
Depth(深さ)
| レベル | 内容 |
|---|---|
| d0 | 皮膚損傷・発赤なし |
| d1 | 持続する発赤 |
| d2 | 真皮までの損傷 |
| D3 | 皮下組織までの損傷 |
| D4 | 皮下組織をこえる損傷 |
| D5 | 関節腔、体腔に至る損傷 |
| DTI | 深部損傷褥瘡(DTI)疑い |
| U | 壊死組織で覆われ深さの判定が不能 |
持ち込み圧迫創傷(褥瘡)率
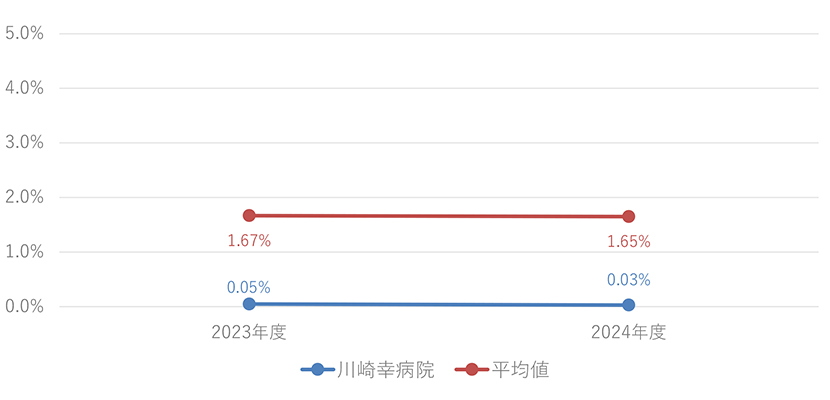
計算方法
| 分子 | 入院後24時間以内に圧迫創傷発生の記録がある患者数 |
|---|---|
| 分母 | 調査期間に新たに入院した患者数 |
指標の説明・定義
褥瘡は、看護ケアの質評価の重要な指標の1つとなっています。褥瘡は患者のQOL の低下をきたすとともに、感染を引き起こすなど治癒が長期に及ぶことによって、結果的に在院日数の長期化や医療費の増大にもつながります。
そのため、褥瘡予防対策は、提供する医療の重要な項目の1 つにとらえられ、1998 年からは診療報酬にも反映されています。
深さがd2以上に至ったものを褥瘡発生と捉えています。
※2023年度より測定を開始
指標の種類・値の解釈
アウトカム
より低い値が望ましい
Depth(深さ)
| レベル | 内容 |
|---|---|
| d0 | 皮膚損傷・発赤なし |
| d1 | 持続する発赤 |
| d2 | 真皮までの損傷 |
| D3 | 皮下組織までの損傷 |
| D4 | 皮下組織をこえる損傷 |
| D5 | 関節腔、体腔に至る損傷 |
| DTI | 深部損傷褥瘡(DTI)疑い |
| U | 壊死組織で覆われ深さの判定が不能 |
救急車・ホットラインの応需率

計算方法
| 分子 | 救急車で来院した患者数 |
|---|---|
| 分母 | 救急車受け入れ要請人数 |
指標の説明・定義
救急医療の機能を測る指標であり、救急車受け入れ要請のうち、何台受け入れができたのかを表しています。
本指標の向上は、救命救急センターに関連する部署だけの努力では改善できません。救急診療を担当する医療者の人数、診療の効率化、入院を受け入れる病棟看護師や各診療科の協力など、さまざまな要素がかかわります。
指標の種類・値の解釈
プロセス
より高い値が望ましい
特定術式における手術開始1時間以内の予防的抗菌薬投与率

計算方法
| 分子 | 手術開始前1時間以内に予防的抗菌薬が投与開始された手術件数 |
|---|---|
| 分母 | 特定術式の手術件数(冠動脈バイパス手術、その他の心臓手術、股関節人工骨頭置換術、膝関節置換術、血管手術、大腸手術、子宮全摘除術) |
| 除外 |
入院時年齢が18 歳未満の患者 在院日数が120 日以上の患者 帝王切開手術施行患者 臨床試験・治験を実施している患者 術前に感染が明記されている患者 全身/脊椎/硬膜外麻酔で行われた手術・手技が、主たる術式の前後3 日(主たる術式が冠動脈バイパス手術またはその他の心臓手術の場合は4 日)に行われた患者(日数計算は麻酔開始日/麻酔終了日を基点とする) 手術開始日時の24 時間前に抗菌薬を投与されている患者(大腸手術でフラジールおよびカナマイシンを投与されている場合は除外の必要なし) 外来手術施行患者 |
指標の説明・定義
手術後に、手術部位感染(Surgical Site Infection : SSI)が発生すると、入院期間が延長し、入院医療費が有意に増大します。 SSI を予防する対策の一つとして、手術前後の抗菌薬投与があり、手術開始から終了後2~3 時間まで、血中および組織中の抗菌薬濃度を適切に保つことで、SSI を予防できる可能性が高くなります。 このため手術執刀開始の1時間以内に、適切な抗菌薬を静注することで、SSI を予防し、入院期間の延長や医療費の増大を抑えることができると考えられています
指標の種類・値の解釈
プロセス
より高い値が望ましい
特定術式における術後24時間*以内の予防的抗菌薬投与停止率

計算方法
| 分子 | 術後24時間以内に予防的抗菌薬投与が停止された手術件数(冠動脈バイパス手術またはその他の心臓手術の場合48時間以内) |
|---|---|
| 分母 | 特定術式の手術件数(冠動脈バイパス手術、その他の心臓手術、大腸手術、子宮全摘除術) |
| 除外 |
入院時年齢が18 歳未満の患者 在院日数が120 日以上の患者 帝王切開手術施行患者 臨床試験・治験を実施している患者 術前に感染が明記されている患者 全身/脊椎/硬膜外麻酔で行われた手術・手技が、主たる術式の前後3 日(主たる術式が冠動脈バイパス手術またはその他の心臓手術の場合は4 日)に行われた患者(日数計算は麻酔開始日/麻酔終了日を基点とする) 術後の抗菌薬長期投与の理由が記載されている 手術室内または回復室内での死亡患者 |
指標の説明・定義
手術後に、手術部位感染(Surgical Site Infection : SSI)が発生すると、入院期間が延長し、入院医療費が有意に増大します。 SSI を予防する対策の一つとして、手術前後の抗菌薬投与があり、手術開始から終了後2~3 時間まで、血中および組織中の抗菌薬濃度を適切に保つことで、SSI を予防できる可能性が高くなります。 このため手術執刀開始の1 時間以内に、適切な抗菌薬を静注することで、SSI を予防し、入院期間の延長や医療費の増大を抑えることができると考えられています。
指標の種類・値の解釈
プロセス
より高い値が望ましい
