胃がん

がん情報:SAIWAI232
胃がんの治療
Ⅰ. 胃がんの基礎知識
- 日本における胃がん患者数の推移
- 胃がんの原因
- 胃がんの症状
- 胃の機能と構造
- 胃がんの発生と進行
日本人にがんが増えている
日本では、1年間に新たにがんと診断される患者さんは男女ともに年々増加し続けています。
なぜ日本人にがんが増えているのでしょう?
がんの発生には、食生活や生活習慣、住環境、遺伝など様々な要素が関係するといわれています。その要素の中の一つに加齢があります。
がんは、免疫力が低下してくる60歳以降にかかりやすい病気といわれています。そのため、高齢化が進んでいる日本ではがん患者数が増えているのです。
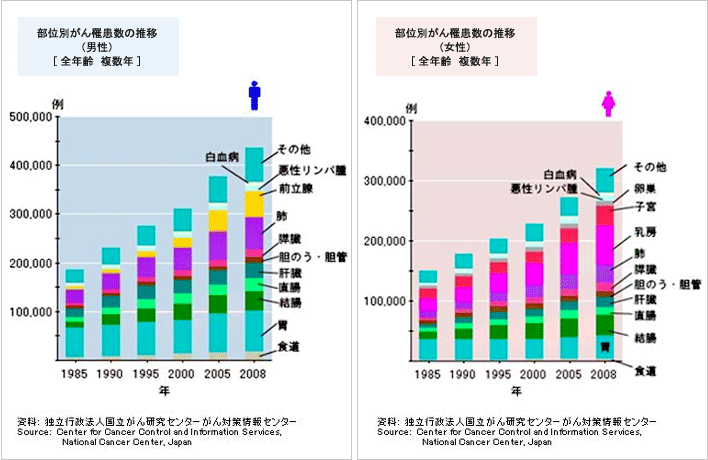
胃がん患者数の推移
がん全体としては、男女とも増加傾向にあります。しかし下のグラフ(出典:独立行政法人国立がん研究センターがん対策情報センター)のように、
部位別に見てみると、男性では肺がん・大腸がん・前立腺がんの割合が増加し、女性では肺がん・大腸がん・乳がんの割合が増加している一方で、胃がんにかかる患者数の割合は減少傾向にあります。
しかしながら、胃がんにかかる患者数自体は減少しておらず、がん全体に占める胃がんの割合はまだ非常に大きく、日本人の胃がんの発生率は依然として高いといえます。
喫煙や食生活などの生活習慣やヘリコバクターピロリ菌の持続感染などが胃がんの原因となりうるといわれています。
《食生活について》
塩分の多い食品の摂取や、野菜・果物の摂取不足が指摘されています。
《ヘリコバクターピロリ菌について》
ピロリ菌に感染すると全員が胃がんになるというわけではありませんが、ピロリ菌感染による慢性胃炎が長く続くと、萎縮性胃炎・胃潰瘍・
十二指腸潰瘍などの消化器疾患を発症し、一部の患者さんでは胃がんになることもあると言われています。
また現在、ピロリ菌除菌療法が胃がんに罹るリスクを低くするという研究結果も集積されつつあり、除菌療法が推奨されはじめています。
ヘリコバクターピロリ菌抗体検査
血液検査などによって、ヘリコバクターピロリ菌に感染しているかどうかを調べる検査です。この検査では、ピロリ菌に感染しているかどうかはわかりますが、 胃がんの診断はできません。 ピロリ菌に感染しているといわれた場合は、ピロリ菌除菌療法、また胃X線検査や内視鏡検査を受けることが勧められます。
胃がんは、早期では自覚症状が出ることは少なく、またかなり進行しても無症状の場合があります。そのため早期発見・早期治療をするためには検診を定期的に受診することが大切です。
代表的な症状:胃の痛み・不快感・違和感、胸焼け、吐き気、食欲不振など
進行が進むと:貧血・黒色便・食事が喉につかえる・体重が減るなど
これらの症状は胃炎や胃潰瘍などにもみられる症状です。
症状が表れた場合には、まず医療機関を受診し、検査を受けることが大切です。
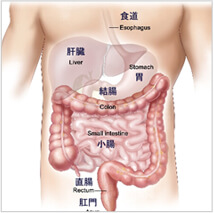
《胃の機能》
胃の主な役割は、口から摂取した食物を一時的にたくわえ、胃液により消化し、少しずつ十二指腸に送り出すことです。 胃から分泌される胃液は強い酸性であり、食物の消化を助けるとともに殺菌をする作用があります。また、 胃には造血に関係する鉄やビタミンB12の吸収を補助する役割もあります。
《胃の構造》
胃の壁は層状の構造となっており、胃の内側から粘膜・粘膜下層・筋層・漿膜下層・漿膜に区分されます。
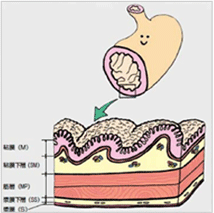
胃がんは胃の粘膜の細胞が何らかの原因でがん細胞になったものです。がん細胞は細胞分裂を繰り返し、10数年かけて診断可能な大きさになるといわれています。
《胃がんの進行について》
・浸潤
がんは胃の外側を被う漿膜を越えて胃に近接する膵臓や大腸に広がることがあります。これを浸潤といいます。
・転移
胃の壁に存在するリンパ管や血管の中にがん細胞が侵入すると、リンパ液や血液の流れにのってリンパ節や肝臓や肺などへ運ばれ、そこで新たながんの病巣がつくられることがあります。これを転移といいます。
・腹膜播種
胃がんが漿膜面に露出した状態になると、がん細胞が種をまいたようにお腹の中に散らばり、腹腔内にがんの病巣がつくられることもあります。これを腹膜播種といいます。
Ⅱ. 胃がん検診について
胃がんは、早期では自覚症状が出ることは少なく、またかなり進行しても無症状の場合があります。そのため早期発見・早期治療をするためにも定期的に検診を受けることが最も重要なことです。
主な胃がん検診の検査
川崎市の胃がん検診では、胃部X線検査もしくは胃部内視鏡検査を選ぶことができます。
①胃部X線検査
胃部X線検査は、バリウム(造影剤)と発泡剤(胃をふくらませる薬)を飲み、X線で胃の中の粘膜を観察する検査です。
胃がんの他にも潰瘍やポリープなどの良性の病気も発見できる検査です。
胃部X線検査によりがんの有無を正しく診断できる精度は、70~80%といわれています。
②胃部内視鏡検査
内視鏡(胃カメラ)で胃の中を直接観察する検査です。X線検査に比べ内視鏡検査はより小さな病変を見つけることが可能です。 そのため、胃X線検査でがんが疑われた場合の精密検査としても行われます。最近では鼻から挿入する経鼻内視鏡や鎮静剤を用いることにより、 内視鏡検査の苦痛が軽減されるようになりました。
③ペプシノゲン検査(スクリーニング検査)
ペプシノゲン検査は、採血により胃粘膜の萎縮度を調べる検査です。一部の胃がんは粘膜の萎縮が進むことにより発生することがあると言われており、 ペプシノゲン検査は胃がんのスクリーニング検査として有用であるとされています。陽性と判定された場合は、胃がんになる可能性があるため、 定期的な検診を受けることが望ましいといえます。
Ⅲ. 胃がんの進行度分類
一般的に、がんの進行具合をステージ(=「病期」)といいます。 例えば胃がんでは(1)胃の粘膜から胃の壁にどれだけがんが入り込んでいるか、(2)リンパ節への転移があるか、(3)他の臓器への転移があるか、を総合してステージが分けられています。 がんの治療方法は進行度を参考にして決定されますので、まずがんのステージを診断することが大切です。
胃がんのステージ分類
胃がんがどの程度進んだものであるかを示す進行度は、がんの深さ(T)、リンパ節転移の程度(N)、遠隔転移の有無(M)によって決まります。
がんの深さ(T)
- TX:がんの浸潤の深さが不明なもの
- T0:がんがない
- T:がんの居在が粘膜(M)または粘膜下組織(SM)にとどまるもの
- T1a:がんが粘膜にとどまるもの(M)
- T1b:がんの浸潤が粘膜下組織にとどまるもの(SM)
- T2:がんの浸潤が粘膜下組織を越えているが、固有筋層にとどまるもの(MP)
- T3:がんの浸潤が固有筋層を越えているが、漿膜下組織にとどまるもの(SS)
- T4:がんの浸潤が漿膜表面に接しているかまたは露出、あるいは他臓器に及ぶもの
- T4a:がんの浸潤が漿膜表面に近接しているか、またはこれを破って遊離腹腔に露出しているもの(SE)
- T4b:がんの浸潤が直接他臓器まで及ぶもの(SI)
リンパ節転移の程度(N)
- NX:領域リンパ節転移の有無が不明である
- N0:領域リンパ節に転移を認めない
- N1:領域リンパ節に1~2個の転移を認める
- N2:領域リンパ節に3~6個の転移を認める
- N3:領域リンパ節に7個以上の転移を認める
- N3a:7~15個の転移を認める
- N3b:16個以上の転移を認める
- (Nの決定には16個以上のリンパ節検索が推奨されるが、足りない場合でもNを決定してよい)

がんの深さ(T)、リンパ節転移の程度(N)から判断し、下図のとおりステージを診断します。
胃がんは早期であるIAからIB、ⅡA、ⅡB、ⅢA、ⅢB、ⅢC、Ⅳという順に進行していきます。
| T1a(M)、T1b(SM) | ⅠA | ⅠB | ⅡA | ⅡB |
Ⅳ |
|---|---|---|---|---|---|
| T2(MP) | ⅠB | ⅡA | ⅡB | ⅢA | |
| T3(SS) | ⅡA | ⅡB | ⅢA | ⅢB | |
| T4a(SE) | ⅡB | ⅢA | ⅢB | ⅢC | |
| T4b(SI) | ⅢB | ⅢB | ⅢC | ⅢC | |
| T/NにかかわらずM1 | |||||
Ⅳ. 胃がんの治療について
胃がん治療は、胃がんの進行度(ステージ)を診断し、各ステージに合った最適な治療を行うことが大切です。
川崎幸病院では、ステージ診断および治療法の選択については胃癌治療ガイドラインおよび胃癌取り扱い規約に沿って判断をし、最新かつ標準的治療を行っています。
また、治療法を選択するのは、患者さんとご家族です。あくまでも患者さん・ご家族の選択(セルフディシジョン)を尊重し、ご理解・納得いただけるまで充分にわかりやすく説明をさせていただいております。

胃がんの進行度と治療適応
あくまでも標準的な治療適応の目安になります。
患者さんの状態に合わせて、最適な治療をご提示いたします。
| N0 | N1 | N2 | N3 |
|
|---|---|---|---|---|
| T1a(M) | 内視鏡的粘膜下層剥離術 | 定型手術 | 定型手術 | 定型手術 |
| 縮小手術 | ||||
| 郭清(リンパ節切除) | ||||
| T1b(SM) | 縮小手術 | 定型手術+術後補助化学療法 | 定型手術+術後補助化学療法 | 定型手術+術後補助化学療法 |
| 郭清(リンパ節切除)、縮小手術 | ||||
| T2(MP) | 定型手術 | 定型手術+術後補助化学療法 | 定型手術+術後補助化学療法 | 定型手術+術後補助化学療法 |
| T3(SS) | 定型手術 | 定型手術+術後補助化学療法 | 定型手術+術後補助化学療法 | 定型手術+術後補助化学療法 |
| T4a(SE) | 定型手術 | 定型手術+術後補助化学療法 | 定型手術+術後補助化学療法 | 定型手術+術後補助化学療法 |
| T4b(SI) | 定型手術+術後補助化学療法 | 定型手術+術後補助化学療法 | 定型手術+術後補助化学療法 | 定型手術+術後補助化学療法 |
| T/Nに かかわらず M1 |
化学療法・放射線療法・緩和手術・対症療法 | |||
各治療法について
内視鏡的粘膜下層剥離術(ESD)
内視鏡的粘膜下層剥離術とは、内視鏡を用いてがんを切除する手術です。
口から胃の中へ内視鏡を挿入し、内視鏡の先端からナイフを出し、写真のようにがん病巣を切り取ります。
お腹を切らずに、内視鏡だけでがんを切除することができるため、身体への負担が少なく、胃を温存することができる治療法です。
この治療が適応となるがんは、早期の胃がんの中でも、リンパ節に転移のある危険性がほとんどない場合に限られます。
治療適応ステージ:ⅠA
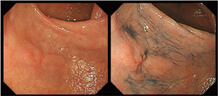
内視鏡を胃の中へ挿入します。
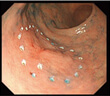
切除する部分をマーキングします。
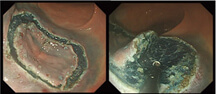
ナイフで全周を切開し、がんを切り取ります。
切り取った組織は顕微鏡で病理検査をし、がんの取り残しが無いか調べます。
外科手術
外科手術の適応となるのは、内視鏡的治療の適応とならない早期胃がんと進行胃がんです。当院では早期胃がんでリンパ節転移がないと予測される場合には腹腔鏡補助下での手術の適応としており、その他の場合は原則として開腹手術をお勧めしています。
①胃がん手術の術
胃全摘術
がんの範囲が胃上部に及んでいる場合には胃を全摘出します。
幽門側胃切除
がんの範囲が胃の中部または下部にあり、胃上部に及んでいない場合に行います。
胃の出口(幽門)側を切除します。(胃の下部2/3を切除)
噴門側胃切除
胃上部に限局する早期がんに対して行います。
胃の入口(噴門)側を切除します。(胃の上部1/3を切除)
緩和的手術根治的切除が困難で、がんに伴う出血や狭窄症状がある場合には、緩和的手術として胃を切除したり食物の通り道を確保するバイパス手術を行ったりします。
②胃がん手術のアプローチ
腹腔鏡補助下縮小手術
お腹に2~10mm程度の小さな孔(あな)を1~4か所ほど開け、カメラでおなかの中の様子を映像モニターに写しだし、この画面を見ながら特殊な器具を使って行なう手術です。
お腹を大きく切開する開腹手術に比べて手術による創が小さいため身体への負担が少なく、手術後の回復が早いため早期の社会復帰が期待できます。
また最近では単孔式鏡視下手術やRPS(Reduced Port Surgery)といって、お腹に開ける孔の数を減らし、手術後の感染症のリスクを減らし、術後の回復が早い術式を積極的に導入しています。
早期胃がんでリンパ節転移がないと予測される場合には腹腔鏡補助下手術の適応になります。
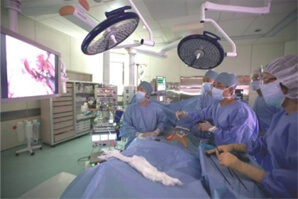
鏡視下手術(モニターを見ながら行ないます)
治療適応ステージ:ⅠA
開腹定型手術
お腹を切開して、胃の2/3以上の範囲の切除とリンパ節の切除を行う方法で、多くの胃がんに対して行われる手術方法です。
リンパ節転移があることが予想されるか筋層以深へがんが及んでいる場合には胃切除に加えて胃の周囲のリンパ節・膵臓上縁沿いのリンパ節を切り取るリンパ節郭清(D2郭清)を行います。リンパ節転移がないと予想される早期がんではリンパ節郭清の範囲を縮小した手術(D1・D1+郭清)を行います。
胃上部の進行がんに対してはリンパ節郭清のために脾臓を合併切除する場合があります。
開腹定型手術
術後補助化学療法
胃がんは、早期発見の場合、そのほとんどは手術によってがんを切り取ることができますが、なかには再発してしまうこともあります。これは、目に見えない大きさのがん細胞が、からだのどこかに残っているからだと考えられています。
そこで、再発の可能性を少なくするために抗がん剤を用いて残っているがん細胞を攻撃して、やっつける治療を行います。手術の補助的な役割を担うことから、これを「術後補助化学療法」といいます。
術後補助化学療法を行うと、手術後に何もしない場合と比べ、再発の可能性を10~15%減少させることがわかっています。
胃がんの術後補助化学療法に用いるお薬は、目に見えないがん細胞を攻撃して死滅させ、その増殖を防ぐ働きがあります。しかし、がん細胞だけではなく正常な細胞にも影響を与えてしまうことがあるため、あなた自身によくない影響(副作用)があらわれることもがあります。
一般に術後補助化学療法は12ヶ月間行います。
全身化学療法
がんが周囲の臓器に直接浸潤していたり、その他の臓器に多発性の転移(再発)が認められ、手術だけではがんをすべて取り除くのが難しい場合、一般的な治療法として、全身化学療法を選択します。
全身化学療法を用いることで、がんの進行を遅らせたり、がんの大きさの縮小やがんに伴う炎症の軽減などによりがんの症状を緩和させることが期待でき、生活の質(Quality of Life)の向上をはかることができます。
また、胃がんの化学療法は近年急速な進歩を遂げており、転移巣の縮小や転移個数の減少をはかることで、根治的手術が可能になることもあります。
しかし、化学療法に用いる抗がん剤は、がん細胞を攻撃する働きがありますが、その作用は、がん細胞だけでなく正常な細胞にもおよぶため、そのダメージがいろいろな副作用となって現れます。がん化学療法においては、副作用は避けて通れないものですが、副作用の発現をできるだけ抑えながら、効果を最大限に引き出すよう対応していきます。


